Novo estudo da Edith Cowan University descobriu como tornar a imunoterapia mais eficaz.
Há um reforço de esperança para as pessoas, ou que virão a sofrer, de cancro de pulmão.
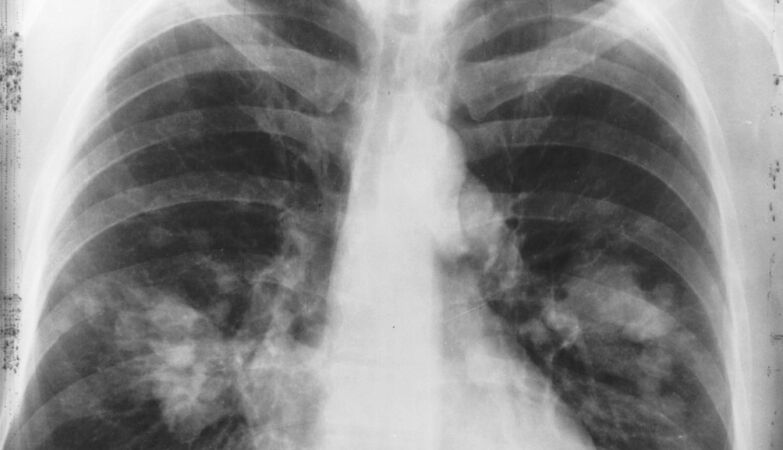
O cancro de pulmão é o que causa mais mortes: 1.8 milhões no planeta. Mas os tratamentos têm melhorado nos últimos anos, têm sido mais eficazes.
A base do combate é a imunoterapia. Mas há risco considerável (74% dos casos) de efeitos secundários graves para os doentes.
Um em cada cinco doentes que passam por imunoterapia arrisca ter problemas eternos na pele, no intestino ou no fígado.
A imunoterapia é interrompida muitas vezes por causa desses efeitos secundários – e assim aumenta o risco de propagação do cancro.
No entanto, quem passa por esses efeitos secundários também apresenta melhorias mais evidentes.
Um estudo da Edith Cowan University descobriu como tornar a imunoterapia mais eficaz.
O portal The Brighter Side of News começa por deixar a explicação: a imunoterapia liberta o sistema imunológico para reconhecer e matar as células cancerígenas.
Mas, disse Wook, uma das autoras do estudo, a imunoterapia também pode libertar as células do sistema imunológico para atacar o corpo, causando toxicidades.
“A nossa pesquisa mostra pela primeira vez que certas características genéticas predispõem pacientes com cancro a desenvolver efeitos colaterais ou toxicidades à terapia anti-cancro. Saber disso permitirá aos médicos melhorar o tratamento dado aos pacientes”, explicou.
HLA
Antígenos leucocitários humanos (HLA): este é o factor essencial neste estudo. Os marcadores encontrados na maioria das células do corpo.
O sistema imunológico usa HLA para determinar que células pertencem – e não pertencem – ao seu corpo e fazem parte do sistema de alarme que detecta vírus, infecções – e cancro.
Foram examinados HLA de 179 pacientes com cancro de pulmão, de células não pequenas.
A equipa encontrou uma forte ligação entre a composição genética dos HLA e a probabilidade de a pessoa desenvolver efeitos secundários da imunoterapia.
O líder do estudo, Afaf Abed, disse que esta descoberta beneficiaria todos os pacientes com cancro de pulmão de células não pequenas, independentemente de serem geneticamente predispostos a reacções adversas à imunoterapia, ou não.
“Se um paciente não corre risco de efeitos secundários, os médicos podem acelerar o tratamento e ser mais agressivos no combate à doença”, continuou.
“Se correm um risco maior, os médicos podem facilitar o tratamento, monitorizá-lo e intervir antes que os pacientes desenvolvam toxicidade de grau 3 ou 4. De qualquer forma, os biomarcadores que prevêem o risco desses eventos adversos imunomediados entre os pacientes podem reduzir os riscos associados a esses tratamentos”.